Okkulte Frakturen in der Radiologie
Einleitung
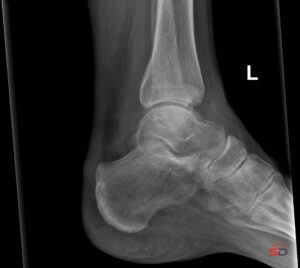
Okkulte Frakturen stellen in der klinischen Radiologie eine diagnostische Herausforderung dar. Obwohl Patientinnen und Patienten deutliche Schmerzen, Schwellung oder Funktionsverlust aufweisen, bleibt das initiale Röntgen häufig unauffällig. Diese Diskrepanz führt nicht selten zu verzögerter Therapie, persistierenden Beschwerden und im ungünstigen Fall zu Folgeschäden wie Arthrose oder Einheilungsstörungen.
Der Begriff „okkult“ beschreibt dabei keine Seltenheit, sondern eine Fraktur, die bildmorphologisch im Standard-Röntgen nicht erkennbar ist. Ein fundiertes Verständnis der zugrunde liegenden Mechanismen und der optimalen Bildgebung ist entscheidend für eine sichere Diagnostik.
Was sind okkulte Frakturen?
Unter einer okkulten Fraktur versteht man eine knöcherne Verletzung, deren Linien oder Eindellungen im konventionellen Röntgen nicht sichtbar oder nur indirekt erkennbar sind. Hintergrund ist meist ein intraossäres Mikro- oder Makrotrauma der trabekulären Spongiosa, ohne deutlich sichtbare Kortikalisdisruption.
Häufige indirekte Zeichen sind lokale Schwellung, Hämatom oder Bewegungsschmerz, während die Bildgebung zunächst wenig hergibt. Die klinische Diagnose stützt sich daher auf die Kombination aus Anamnese, körperlicher Untersuchung und gezielt gewählter weiterführender Bildgebung.
Typische Ursachen
- Niedrig- bis mittelenergetisches Trauma (z. B. Sturz auf die ausgestreckte Hand, Sportverletzungen)
- Axiale Kompression oder Torsionsbelastung auf ein Gelenk
- Überlastungsmechanismen (Stress- oder Ermüdungsfrakturen)
- Gelenknahe Impressionsverletzungen ohne klare Dislokation
Warum erkennt das Röntgen okkulte Frakturen schlecht?
Trotz hoher Verfügbarkeit und guter räumlicher Auflösung kann das Röntgen subtile intraossäre Schäden nicht zuverlässig darstellen. Besonders problematisch ist, dass sich die Veränderungen häufig auf die trabekuläre Spongiosa beschränken und die Kortikalis äußerlich intakt bleibt.
Hinzu kommen Überlagerungseffekte in Gelenknähe und die begrenzte Anzahl an Projektionen. Eine nicht dislozierte Fraktur kann so leicht „zwischen den Ebenen“ liegen und bleibt radiologisch unentdeckt.
Typische indirekte Zeichen im Röntgen
- Subtile parallele Subkortikallinien oder scheinbare „Doppelkonturen“
- Gelenkerguss (z. B. „fat pad sign“ am Ellenbogen)
- Weichteilverdickung und lokalisierte Schwellung
- Schmerzprojektion ohne passende Bildkorrelation
Lokalisationen okkulter Frakturen
Obere Extremität
- Humeruskopf mit subchondraler Kalottenfraktur oder Impressionsfraktur
- Scaphoidfraktur mit oft unauffälliger Erstdiagnostik im Röntgen
- Capitulum humeri und Radiuskopf nach Sturz auf den ausgestreckten Arm
Untere Extremität
- Proximale Femurfrakturen (zervikal, intertrochantär) mit unklaren Frühsymptomen
- Knochenmarködem und subchondrale Fraktur am Condylus femoris und Tibiaplateau
- Stressfrakturen von Tibia und Metatarsalia bei Überlastung
Wirbelsäule
- Osteoporotische Deckplattenimpressionsfrakturen mit zunächst diskreten Röntgenzeichen
- Traumatische Kompressionsfrakturen mit primär unklarer Ausprägung
Überlastungsfrakturen
Bei Sportlerinnen und Sportlern sowie bei Patientinnen und Patienten mit rasch gesteigerter Belastung treten Stressfrakturen an Tibia, Metatarsalia, Fibula oder im Beckenring auf. Diese Frakturen sind im Röntgen häufig erst zeitverzögert sichtbar, während Beschwerden und Leistungsknick bereits deutlich sind.
Bildgebung – diagnostische Strategie
Die Wahl der geeigneten Bildgebung ist entscheidend. Okkulte Frakturen erfordern ein strukturiertes, stufenweises Vorgehen, das sich an Klinik, Region und Fragestellung orientiert.
1. Röntgen
Das konventionelle Röntgen bleibt die erste Stufe in der Akutdiagnostik. Es dient vor allem dem Ausschluss eindeutiger Frakturen und Luxationen. Die Sensitivität für okkulte Frakturen ist jedoch limitiert, insbesondere bei nicht dislozierten intraartikulären Läsionen und reinen Impressionsverletzungen.
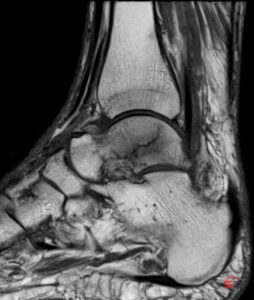
2. MRI – Goldstandard
Das MRI besitzt die höchste Sensitivität zur Detektion okkulter Frakturen. Charakteristische Befunde sind:
- Ausgeprägtes Knochenmarködem als Hauptmarker („bone bruise“)
- Darstellung subchondraler Impressionslinien und kleiner Frakturspalten
- Beurteilung von chondralen Begleitläsionen und Weichteilverletzungen
Insbesondere bei persistierenden Schmerzen trotz unauffälligem Röntgen und bei hoher klinischer Verdachtslage ist das MRI das Verfahren der Wahl.
3. CT
Das CT ist unverzichtbar zur Quantifizierung von Impressions- oder Stufenhöhen und zur Beurteilung der Gelenkkongruenz. Es ermöglicht:
- Exakte Vermessung der Eindellung in Millimetern
- Einschätzung des betroffenen Flächenanteils der Gelenkoberfläche
- Präoperative Planung bei geplanter Rekonstruktion oder Osteosynthese
4. Verlaufskontrolle
Bei persistierenden Symptomen trotz unauffälligem Röntgen sollte nach 7 bis 14 Tagen eine weiterführende Bildgebung erfolgen. Je nach klinischer Fragestellung kommt dabei MRI oder CT zum Einsatz. Eine strukturierte Verlaufskontrolle verhindert Übersehen, Fehldiagnosen und chronische Schmerzverläufe.
Therapieprinzipien
Die Therapie orientiert sich an Stabilität, Gelenkkongruenz und Beschwerdebild – nicht allein am Nachweis der Fraktur. Ein wesentlicher Faktor ist die Funktion des betroffenen Gelenks und das Risiko einer sekundären Arthrose.
Konservative Therapie
- Funktionelle Therapie bei stabilen, geringgradigen Impressions- oder Stressfrakturen
- Schmerztherapie, Entlastung und gestufte Mobilisation
- Physiotherapie zur Wiederherstellung von Beweglichkeit und Muskelkraft
- Regelmäßige klinische Verlaufskontrollen
Operative Therapie
- Relevante Stufenbildungen von mehr als 2 bis 3 Millimetern
- Artikuläre Inkongruenz mit erhöhter Arthroserisiko
- Freie osteochondrale Fragmente oder mechanisches Blockadegefühl
- Persistierende symptomatische Instabilität trotz konservativer Maßnahmen
Ziel der operativen Behandlung ist die Wiederherstellung einer möglichst anatomischen Gelenkfläche und einer stabilen knöchernen Situation, um langfristige Funktionseinschränkungen zu vermeiden.
Typische klinische Fallstricke
- Falsche Sicherheit bei unauffälligem Röntgenbefund
- Unterschätzung der Beschwerden bei vermeintlich „banalem“ Trauma
- Zu späte Indikationsstellung für MRI oder CT
- Übersehen von Gelenkbeteiligungen und relevanter Stufenbildung
Eine enge Kommunikation zwischen Radiologie, Unfallchirurgie, Orthopädie und Hausärztinnen/Hausärzten hilft, diese Fallstricke zu vermeiden und Patientinnen und Patienten frühzeitig korrekt zu behandeln.
Fazit
Okkulte Frakturen sind häufiger, als häufig angenommen, und können ohne gezielte Diagnostik zu Verzögerungen in Therapie und Rehabilitation führen. Das Röntgen bleibt zwar erste Stufe, besitzt jedoch eine klare Sensitivitätsgrenze. Das MRI ist diagnostisch führend, während das CT entscheidende quantitative Informationen für die Therapieplanung liefert.
Eine strukturierte Bildgebungsstrategie, die Klinik und individuelle Risikofaktoren berücksichtigt, verhindert Folgeschäden, beschleunigt die Wiederherstellung und erhöht die diagnostische Sicherheit im klinischen Alltag.
Literatur und Quellen
- Blake GM, et al. Occult fractures: evaluation with MRI. Radiographics. DOI: 10.1148/rg.303095103
- Major NM, et al. Stress fractures and bone marrow edema in athletes. Clin Sports Med. PMID: 17499125
- Flinkkilä T, et al. Occult fractures of the proximal femur. Acta Orthop. DOI: 10.1080/17453674.2017.1293619
- AO Foundation. Fracture classification and treatment principles. Online-Ressourcen.
