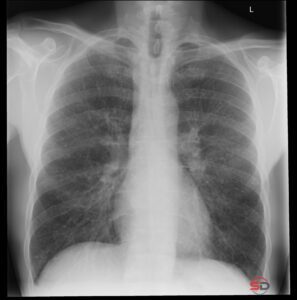
Die atypische Pneumonie ist ein klinisch und radiologisch relevantes Krankheitsbild. Der Begriff ist historisch gewachsen und beschreibt heute vor allem bestimmte Erregergruppen – nicht ein klar definiertes Röntgenmuster. Für die konventionelle Radiologie bleibt das Thoraxröntgen jedoch die zentrale Erstuntersuchung. Dieser Beitrag zeigt, wie sich eine atypische Pneumonie im Röntgen präsentiert und worauf in der Befundung zu achten ist.
Was bedeutet „atypische Pneumonie“?
Der Begriff entstand in den 1930er-Jahren zur Beschreibung von Pneumonien mit ungewöhnlichem klinischem Verlauf und fehlender klassischer lobärer Konsolidation. Heute umfasst er vor allem:
- Mycoplasma pneumoniae
- Chlamydia pneumoniae
- Legionella pneumophila
- Virale Erreger (Influenza, RSV, SARS-CoV-2 u. a.)
Entscheidend ist: „Atypisch“ beschreibt primär den Erreger, nicht zwingend das Bildmuster. Klinisch finden sich häufig ein protrahierter Verlauf, extrapulmonale Symptome oder fehlendes Ansprechen auf β-Laktam-Antibiotika.
Konventionelles Röntgen: Typische Muster
1. Retikulonoduläre Zeichnungsvermehrung
Häufig zeigt sich eine interstitielle Zeichnungsvermehrung mit feinen, unscharfen Verschattungen. Diese können peribronchial betont sein und wirken weniger kompakt als klassische lobäre Infiltrate.
2. Fleckige, multilobuläre Infiltrate
Im Gegensatz zur typischen bakteriellen Pneumonie fehlt oft die scharf begrenzte Lobärstruktur. Die Infiltrate erscheinen:
- unscharf begrenzt
- patchy verteilt
- multifokal
3. Perihiläre oder basale Betonung
Gerade bei viralen Pneumonien finden sich häufig beidseitige, perihiläre Verdichtungen mit interstitieller Komponente.
4. Diskrepanz zwischen Klinik und Röntgen
Ein wichtiger Hinweis ist die klinisch-radiologische Diskrepanz. Patientinnen und Patienten wirken teils deutlich krank, während das Röntgen nur diskrete Veränderungen zeigt.
Abgrenzung zur typischen bakteriellen Pneumonie
| Typische Pneumonie | Atypische Pneumonie |
|---|---|
| Lobäre Konsolidation | Interstitielles oder fleckiges Muster |
| Scharfe Segmentbegrenzung | Unscharfe Verteilung |
| Häufig Pneumokokken | Mycoplasma, Viren, Legionellen |
Wichtig: Eine lobäre Konsolidation schliesst eine atypische Pneumonie nicht aus. Legionellen können durchaus dichte Infiltrate verursachen.
Wann ist eine CT indiziert?
Die CT ist keine Routinediagnostik bei unkomplizierter Pneumonie. Sie kommt in Betracht bei:
- unklarem Röntgenbefund
- schwerem klinischem Verlauf
- Immunsuppression
- Komplikationsverdacht
Typische CT-Muster sind Ground-glass-Opazitäten, Crazy-Paving oder zentrilobuläre Noduli. Diese Muster helfen bei der Differenzialdiagnose, ersetzen jedoch nicht die klinische Korrelation.
Differenzialdiagnosen im Röntgen
Folgende Diagnosen sollten erwogen werden:
- Frühe bakterielle Pneumonie
- Interstitielle Lungenerkrankung
- Kardiales Lungenödem
- Virale Infektionen
- Atypische Mykobakteriose
Die Anamnese bleibt entscheidend. Reiseanamnese, Tierkontakt oder Ausbruchsgeschehen liefern wichtige Hinweise.
Praktische Befundtipps
- Muster beschreiben, nicht spekulieren.
- Interstitielle Komponente klar benennen.
- Seitenvergleich durchführen.
- Verlaufskontrolle empfehlen bei unklarer Konstellation.
Fazit
Die atypische Pneumonie ist primär ein mikrobiologischer Begriff. Im Röntgen zeigt sie häufig interstitielle oder multilobuläre Muster ohne klare Lobärgrenzen. Das Thoraxröntgen bleibt die zentrale Erstdiagnostik. Eine strukturierte Musteranalyse und klinische Korrelation sind entscheidend. Radiologinnen und Radiologen leisten damit einen wichtigen Beitrag zur frühzeitigen Diagnostik und epidemiologischen Einschätzung.
Literatur
- Kanne JP et al. Atypical Pneumonia: Definition, Causes, and Imaging Features. Radiographics. 2021;41(6):1683–1712. DOI: 10.1148/rg.2021210033
- Metlay JP et al. Diagnosis and Treatment of Adults with Community-acquired Pneumonia. An Official Clinical Practice Guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019. DOI: 10.1164/rccm.201908-1581ST
- Jain S et al. Community-Acquired Pneumonia Requiring Hospitalization among U.S. Adults. N Engl J Med. 2015;373:415–427. DOI: 10.1056/NEJMoa1500245
- World Health Organization (WHO). Clinical management of COVID-19: Living guidance. 2021 (aktualisierte Versionen fortlaufend).
- Mandell LA et al. Infectious Diseases Society of America/American Thoracic Society Consensus Guidelines on the Management of Community-Acquired Pneumonia in Adults. Clin Infect Dis. 2007;44(Suppl 2):S27–S72. DOI: 10.1086/511159